A psoríase é unha dermatose crónica e non contaxiosa que afecta principalmente á pel. Actualmente asúmese que esta enfermidade é unha enfermidade autoinmune. Normalmente, a psoríase maniféstase como a formación de manchas vermellas, excesivamente secas e elevadas sobre a superficie da pel - chamadas pápulas - que se fusionan formando placas. Estas pápulas son inherentemente sitios de inflamación crónica e proliferación excesiva de linfocitos, macrófagos e queratinocitos da pel, así como unha anxioxénese excesiva (formación de novos capilares pequenos).
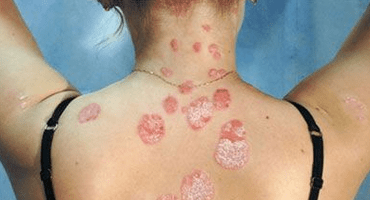
Ocorre con igual frecuencia en homes e mulleres e dura anos con períodos alternados de recaídas e remisións. Esta é unha das dermatoses máis comúns, difíciles de tratar e moitas veces graves.
Que é a psoríase?
A psoríase é unha enfermidade da pel crónica común caracterizada por unha erupción monomórfica de pápulas planas que tenden a fundirse en grandes placas que se cubren rapidamente de escamas soltas de cor branca prateada.
A psoríase caracterízase por períodos de deterioración (recaídas) e benestar temporal, durante os cales as manifestacións da enfermidade son menos graves. Esta enfermidade non é contaxiosa e o paciente non supón un perigo para os demais. Porque a aparición da psoríase non está asociada con microorganismos.
O principal elemento da psoríase é unha única pápula rosa ou vermella cuberta cunha gran cantidade de escamas soltas de cor branca prateada.
Como regra xeral, a psoríase non perturba o ritmo de vida habitual do enfermo. Os únicos inconvenientes son o peeling e os procesos inflamatorios na pel. Desafortunadamente, é imposible curar esta enfermidade, pero é moi posible deter o seu desenvolvemento ou evitar recaídas. Para iso, é suficiente seguir todas as prescricións do médico e someterse a un tratamento sistemático nun hospital.
A psoríase é contaxiosa?
A psoríase non é absolutamente contaxiosa. Non se rexistrou nin un só caso de transmisión interhumano da enfermidade. Os axentes causantes da enfermidade non son infeccións e microbios potencialmente perigosos para outros, senón leucocitos producidos polo corpo do paciente.
É imposible que unha persoa sa se infecte dun paciente con psoríase. A psoríase non se transmite:
- En caso de contacto coa pel utilizando os mesmos artigos domésticos que o paciente (ropa de cama, toallas, louza).
- A través da saliva, a suor.
- Sexualmente.
- Ao coidar aos enfermos.
- A través do sangue.
Clasificación
Os expertos diferencian entre dúas formas:
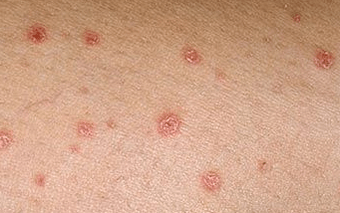
Forma non pustulosa de psoríase
Que é iso? Esta forma da enfermidade difire doutras no seu curso estable. A forma non pustulosa da psoríase caracterízase por danos en case toda a superficie corporal. Este tipo inclúe:
- Psoríase eritrodérmica
- vulgar, común ou tabula.
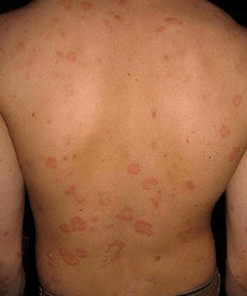
A psoríase común é bastante común; Ata o 90% dos pacientes con psoríase son pacientes coa forma vulgar desta enfermidade.
A eritrodermia psoriásica é unha enfermidade grave que adoita levar á morte do paciente. A enfermidade leva a unha violación da función de termorregulación e a función de barreira da pel redúcese.
Pustulosa
- fondo pustuloso Zumbusch ou pústula xeneralizada
- palmoplantaris (psoríase pustulosa das extremidades, pustulosis palmoplantaris crónica persistente)
- Pústula en forma de anel
- palmoplantar
- Impétigo da psoríase herpetiforme
| fase da psoríase | Porcentaxe de danos |
| Doado | menos do 3% da pel está afectada |
| Media | 3-10% da pel está cuberta de placas psoriásicas |
| Difícil | Hai lesións articulares ou máis do 10% da pel está afectada. |
Como comeza a psoríase: primeiros signos
Na maioría dos casos, identificar a psoríase é bastante sinxelo porque a enfermidade non é semellante a outras enfermidades da pel. As erupcións alérxicas teñen unha gravidade menor en comparación coas manchas de psoríase, e a historia clínica mostra que os pacientes practicamente non sofren de inchazo da pel como as alerxias.
Os primeiros síntomas e signos da psoríase difiren nas principais características nas que se basea o médico ao facer o diagnóstico:
- a aparición dunha mancha rosa limitada de intensidade variable;
- Coceira da pel na zona das lesións psoriásicas;
- Peeling grandes cantidades de epiderme de diferentes tamaños;
- cor esbrancuxada característica;
- a aparición de codias de crema ou grises agrupadas que non se estenden máis aló dos límites da mancha psoriásica;
- pel seca.
A psoríase caracterízase por tres trazos característicos:
- "Efecto mancha de ácido esteárico". Cando se raspa a placa, desprenden facilmente escamas pequenas e transparentes.
- "Efecto película terminal". Cando eliminas as escamas, a pel desa zona vólvese fina, brillante e vermella.
- "O efecto orballo sanguento". Despois do raspado, fórmanse pequenas pingas de sangue na pel.
Causas
Os expertos non poden identificar o culpable exacto e único da enfermidade, pero estudos repetidos demostran que a enfermidade é autoinmune, o que significa que depende da función do sistema inmunitario.
Por razóns descoñecidas, as células inmunes que se supón que protexen o corpo de cambios malignos e danos bacterianos e víricos penetran nas capas superiores da pel e producen substancias que desencadean o proceso inflamatorio. O resultado desta actividade é a proliferación - unha división acelerada das células da pel.
Segundo outra teoría, a psoríase ocorre debido a unha interrupción no ciclo vital dos queratinocitos.
Posibles causas da psoríase:
- Herdanza. Segundo os últimos datos dos científicos, a psoríase clasifícase como unha dermatose xenotípica cun tipo de transmisión dominante.
- Violación do metabolismo de lípidos, proteínas e carbohidratos. Cando se sospeita de psoríase cutánea, adoitan producirse cambios nestes perfís sanguíneos, que contribúen ao desenvolvemento de enfermidades cardiovasculares, disfunción endócrina e síndrome metabólica.
- A presenza dun foco crónico de infección no corpo. Ao examinar as placas psoriásicas, adoita detectarse a flora estreptocócica. A aparición de anomalías xenéticas pode verse influenciada por infeccións virais e bacterianas, por exemplo, amigdalite, gripe.
- Condicións climáticas: o tempo seco e quente pode influír na progresión da psoríase, aumentando os síntomas da pel ou, pola contra, debilitándoos;
- Ansiedade ou estrés: como se mencionou anteriormente, o exceso de esforzo causado polo estrés afecta directamente o curso da enfermidade da psoríase;
- Danos na pel: as feridas facilitan a infección, o que leva ao envelenamento do corpo por procesos inflamatorios. Polo tanto, a aparición de psoríase pode causar danos leves, sempre que haxa comorbilidades.
- Infeccións - Os brotes de psoríase poden ser causados pola presenza de áreas inflamatorias purulentas patóxenas, especialmente en patoloxías infantís.
Unha teoría suxire que hai dúas variantes da enfermidade:
- Psoríase tipo I – herdada en presenza dun factor inmunitario, máis do 60% de todos os pacientes menores de 30 anos padecen esta forma, o prognóstico é bo, o tratamento é de por vida.
- Psoríase tipo II – ocorre con máis frecuencia a partir dos 45 anos, non está asociado a trastornos do sistema inmunitario, a maioría das veces afecta ás placas ungueais e articulacións.
Síntomas da psoríase
A psoríase da pel pode ocorrer a calquera idade. Non obstante, o primeiro caso da súa manifestación adoita ocorrer en mozos e adultos de 18 a 40 anos. Non hai diferenzas por xénero. Homes e mulleres padecen esta enfermidade con igual frecuencia.
| Signos de pápulas psoriásicas | |
| Formulario | redondo |
| Bordes | claro |
| cor | Rosa ou vermello |
| Escala de cor | branco prata |
As primeiras erupcións adoitan formarse en feridas, arañazos, conxelacións, queimaduras e en zonas do corpo que están constantemente expostas á fricción. Poden picar, pero ese non é o principal síntoma.
Dependendo das características da erupción cutánea, divídense as seguintes formas de psoríase:
- Psoríase puntual – o tamaño dos elementos é menor que a cabeza dun alfinete.
- En forma de bágoa: as pápulas teñen forma de bágoa e alcanzan o tamaño dun gran de lente.
- En forma de moeda: as placas medran ata 3-5 mm de tamaño e teñen bordos redondeados.
As formas da erupción tamén difieren en que os seus elementos parecen aneis, arcos e guirlandas, mapas xeográficos con bordos irregulares.
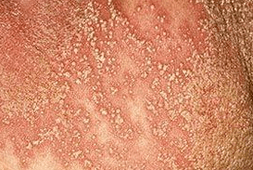
O cadro clínico xeral e os síntomas da psoríase varían considerablemente dependendo do estadio da enfermidade. Os dermatólogos distinguen 3 etapas que se desenvolven unha tras outra:
- Progresista. Aparecen constantemente novas lesións cutáneas e tamén hai unha propagación activa das placas existentes con descamación e comezón graves.
- Parado. O crecemento das pápulas no corpo detense lixeiramente, non aparecen novas formacións, pero aparecen engurras engrosadas na superficie da pel preto das placas.
- En declive. Non se observa a propagación da enfermidade nin o aumento da descamación. Cando os sinais de psoríase desaparecen, quedan áreas de pigmentación significativa no corpo.
A alternancia destas etapas crea o carácter ondulatorio das recaídas e remisións. Un paciente pode ter diferentes estadios da enfermidade en diferentes áreas da pel.
O inicio da psoríase maniféstase pola aparición de pápulas, nódulos pequenos e escamosos. Son de cor rosa escuro, densos ao tacto e sobresaen lixeiramente por riba da superficie da pel.
O primeiro sinal de psoríase pode ser a aparición dunha erupción cutánea nas zonas do corpo máis expostas á fricción, e a pel nestas áreas está seca. Estes son os lugares:
- palmas ou cóbados;
- debaixo dos xeonllos;
- canelas;
- partes laterais da parte inferior das costas;
- dobras inguinais;
- coiro cabeludo.
A fase inicial da psoríase é apenas perceptible na pel e non causa ningunha molestia para o paciente. Non obstante, o tratamento precoz axuda a evitar formas graves desta enfermidade, que afecta ás uñas das mans e dos pés, ás mucosas e despois ás articulacións humanas.
Segundo as estatísticas, as placas de psoríase localízanse con máis frecuencia en:
- na superficie exterior das articulacións;
- nas costas e no estómago;
- na parte dianteira das coxas e dos antebrazos.
Isto é diferente do eczema, onde a erupción afecta o interior dos membros e os dobras entre os dedos.
























