Psoríase: causas, síntomas, diagnóstico e tratamento.
A psoríase é unha enfermidade crónica e non transmisible que pode afectar a varios órganos: pel, articulacións, corazón, riles.
Na maioría das veces, a psoríase leve aparece na pel como pápulas vermellas rosadas (nódulos que se elevan sobre a superficie da pel) ben definidas que dan paso a placas de escamas brancas prateadas.
Nas formas moderadas e graves da enfermidade, o proceso inflamatorio leva a danos nos sistemas músculo-esquelético e cardiovascular. A psoríase ten un curso recurrente (recorrencia dos síntomas despois da recuperación total ou parcial) e adoita provocar comorbilidades que afectan á calidade de vida dos pacientes.
Causas da psoríase
A enfermidade pode deberse a varios desencadenantes. Porén, aínda non se sabe con exactitude cales deles son primarios e cales son secundarios. Unha disfunción do sistema inmunitario considérase a principal causa da aparición da psoríase. As células que pretenden destruír os patóxenos comezan a atacar as súas propias células (principalmente a pel). Como resultado, desenvólvese un proceso inflamatorio, que provoca unha división celular acelerada da epiderme (hiperplasia epidérmica) e a formación de pápulas e placas psoriásicas.
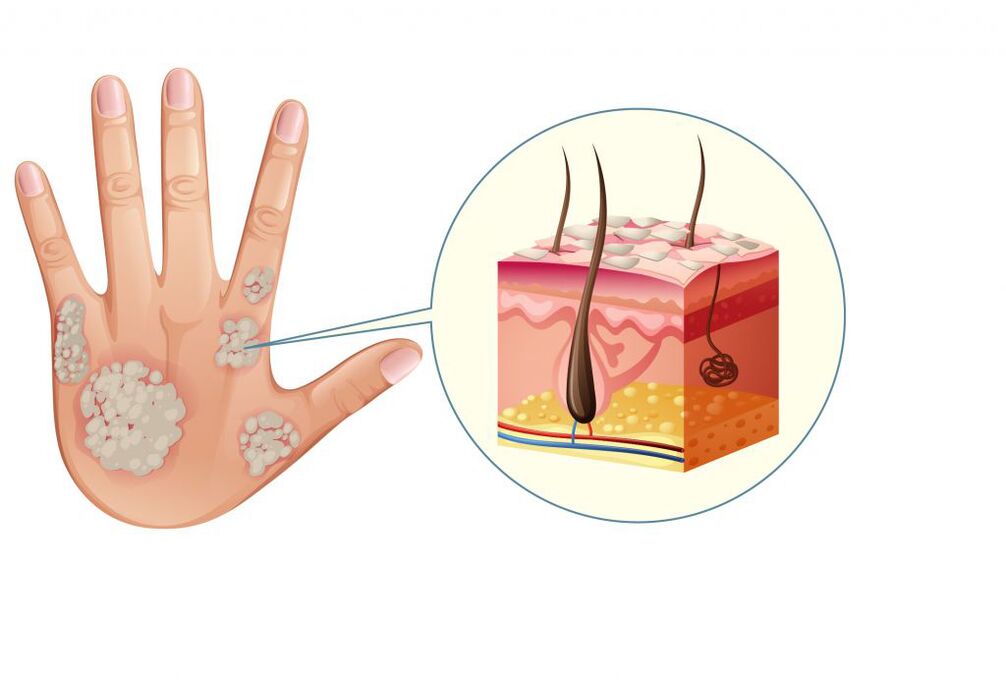
Unha resposta inmune inadecuada é principalmente xenética.
A psoríase é moi frecuentemente herdada.
Actualmente, identificáronse máis de 40 rexións cromosómicas asociadas co risco de desenvolver psoríase. O inicio da enfermidade pode ser causado por un debilitamento do sistema inmunitario no contexto do estrés, enfermidades infecciosas e endócrinas. A psoríase adoita ir acompañada de estados alérxicos e de inmunodeficiencia, que se basean nunha violación da resposta inmune. A psoríase tamén pode ser desencadeada por certos medicamentos (antidepresivos, betabloqueantes, antiinflamatorios non esteroides).
Clasificación da psoríase
Dependendo da localización do proceso patolóxico, distínguense diferentes tipos de psoríase. O máis común é vulgar, oucomún, psoríasecando aparecen na pel pápulas rosadas ben definidas, fundíndose en placas cubertas de escamas brancas prateadas. Para danos no coiro cabeludo (psoríase seborreica) As erupcións cutáneas en forma de escamas amarelentas poden descender pola fronte, formando unha "coroa" seborreica. En pacientes con trastornos metabólicos, as placas poden conter exudado, un fluído secretado durante procesos inflamatorios (psoríase exsudativa). Na infancia e na adolescencia, especialmente despois das infeccións estreptocócicas, a enfermidade pode chegar a ser aguda, con moitas pápulas vermellas brillantes en forma de bágoa con lixeiro desprendimento e infiltración na pel.psoríase guttata). Ás veces hai psoríase pustulosa, que se caracteriza pola aparición de pústulas sobre o fondo de pel avermellada, máis frecuentemente nos arcos dos pés ou nas palmas das mans.Eritrodermia psoriásicapode ocorrer no contexto da exacerbación da psoríase común baixo a influencia de factores provocadores. As escamas brancas secas cobren a pel, que se torna vermella brillante, inchada e quente ao tacto. Corre moi duropsoríase de Zumbusch xeneralizada. Caracterízase polo feito de que na pel avermellada aparecen pequenas vesículas purulentas que, cando se funden, forman "lagos purulentos".artrite psoriásicaacompañado de danos nas articulacións e desenvólvese simultaneamente con erupcións cutáneas ou precede.
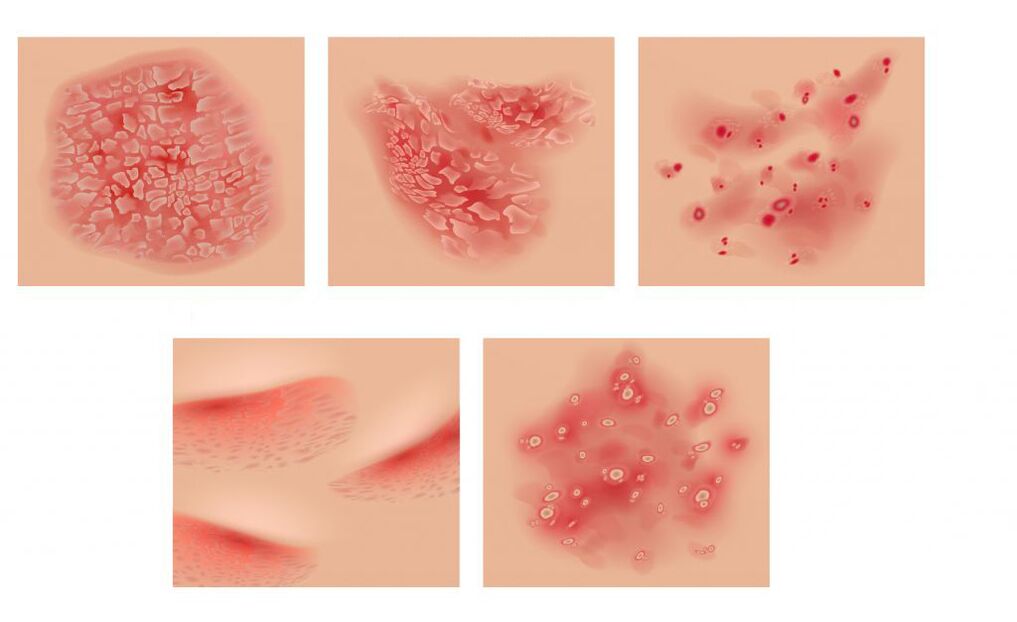
Síntomas da psoríase
A forma cutánea da psoríase vai acompañada da aparición de pápulas punteadas de cor rosa brillante, ás veces en forma de gotas. Ao fusionarse, forman placas cubertas de escamas brancas prateadas.
As erupcións cutáneas atópanse nos lados extensores dos brazos e os xeonllos, no coiro cabeludo, na parte inferior das costas e no sacro.
A capa superior das placas está formada por escamas facilmente removibles de epiderme morta. Inicialmente, ocupan o centro da placa, e despois enchen toda a súa superficie. Cando se eliminan as escamas, revélase unha superficie vermella brillante e brillante. Ás veces, a placa está rodeada por un bordo rosa - unha zona de maior crecemento, mentres que a pel circundante non cambia. A erupción vai acompañada de coceira intensa. Coa eritrodermia psoriásica, os pacientes desenvolven febre (febre con escalofríos) e coceira severa no fondo de erupcións cutáneas en toda a pel, e os ganglios linfáticos aumentan.
Se a enfermidade progresa durante moito tempo, o cabelo e as uñas poden caer.
A psoríase de Zumbusch xeneralizada é moi difícil. As erupcións purulentas cobren toda a pel e van acompañadas de febre severa e intoxicación. O dano articular da psoríase caracterízase por dor e vermelhidão da pel sobre as superficies articulares. Calquera movemento é difícil, desenvólvese a inflamación dos ligamentos e tendóns. Na psoríase, as placas ungueais son moi afectadas, mentres que na superficie da unha aparecen muescas (un síntoma "dedal").
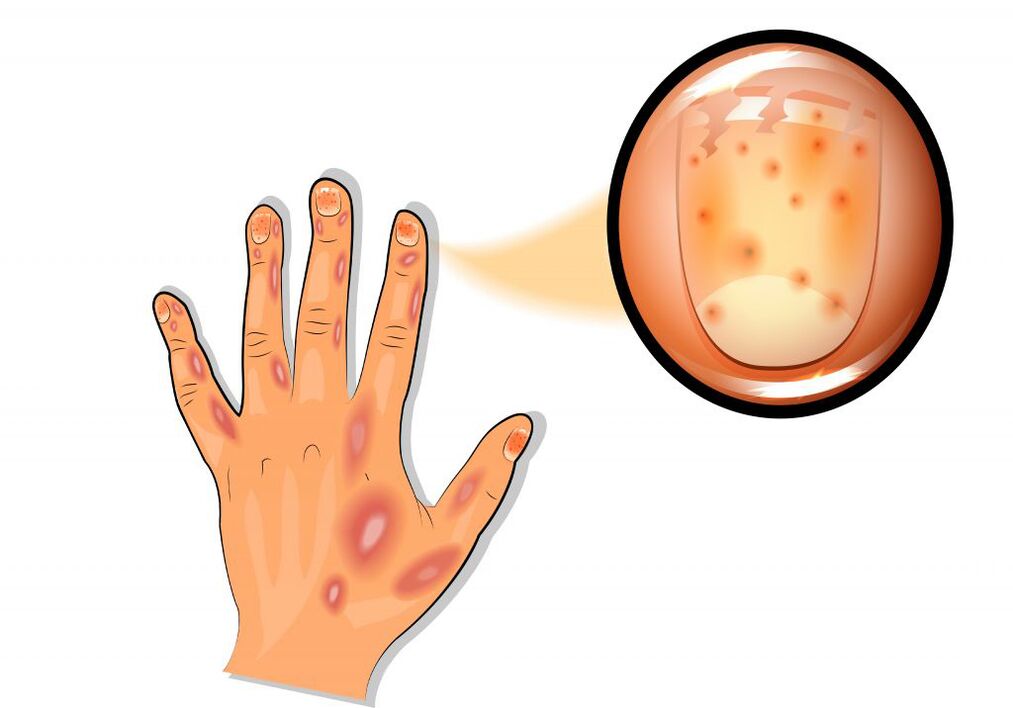
Baixo a placa ungueal na base aparecen pequenas manchas avermelladas e de cor marrón amarelada (síntoma de "mancha de aceite"). Adoitan desenvolverse cambios distróficos nas uñas e no cabelo.
Nos nenos, especialmente nos bebés, os síntomas da psoríase teñen as súas propias peculiaridades.
Na área de crianza que aparece nos pregamentos da pel, pode haber derrames e lixeiros desprendimentos da capa superior da epiderme. Esta imaxe aseméllase á erupción do cueiro ou a candidíase. Ás veces aparecen erupcións cutáneas na pel da cara ou na zona xenital.
diagnóstico de psoríase
A enfermidade pódese identificar en función dos síntomas da tríada da psoríase (superficie esteárica branca da pápula; película brillante avermellada despois de despegar as escamas e protrusión puntiforme do sangue despois da súa eliminación).
Outra característica é o fenómeno Koebner. Está no feito de que na zona da irritación cutánea, despois de 7-12 días, aparecen erupcións eritematosas e escamosas (vermelhidão e descamación na zona de rasguños, raspaduras). Ás veces faise un exame histolóxico dunha biopsia da zona afectada da pel para confirmar o diagnóstico. Ademais, é necesario un exame clínico e de laboratorio: unha proba de sangue clínica, unha proba de sangue bioquímica (proteína total, fraccións proteicas, proteína C reactiva, ALT, AST, LDH, creatinina, electrólitos: potasio, sodio, cloro, calcio).
Con que médicos contactar
Cando aparecen erupcións cutáneas, que adoitan aparecer no contexto de enfermidades infecciosas, lesións cutáneas, estrés, debes consultar a un terapeuta ou dermatólogo. En caso de dano sistémico ao corpo do paciente, pódese derivar a un oftalmólogo, endocrinólogo, xinecólogo ou outros especialistas.
tratamento
A psoríase afecta a pel e o sistema músculo-esquelético, así como os órganos internos. Se aparecen erupcións cutáneas só na pel, recoméndase preparacións locais de glucocorticoides, pomadas con análogos sintéticos da vitamina D3, zinc activado, ácido salicílico e outros compoñentes. As cremas hormonais deben usarse con precaución na pel propensa á atrofia.
Co uso prolongado de cremas con esteroides, débese ter en conta a posibilidade de trastornos hormonais.
A eficacia das cremas hormonais aumenta en combinación co ácido salicílico, análogos da vitamina D. Os retinoides aromáticos de segunda xeración a base de acitretina úsanse para tratar formas graves de psoríase. A droga retarda a proliferación de células epidérmicas, normaliza o proceso de queratinización e ten un efecto inmunomodulador. Tamén se recomenda a fototerapia (terapia UV e PUVA de onda media) en combinación con retinoides. Como terapia sistémica, o médico pode prescribir inmunosupresores. Se é necesario, prescribir terapia de desintoxicación e desensibilización, plasmaférese.
Complicacións da psoríase
No 10% dos pacientes desenvólvese artrite psoriásica, que afecta a columna vertebral, as articulacións dos brazos e as pernas. Os pacientes sofren dor nas articulacións e rixidez matinal. Entre as características da artrite psoriásica está a asimetría dos lugares da súa manifestación, que se pode combinar con danos nas uñas. A psoríase adoita ir acompañada de enfermidades concomitantes ou concomitantes.
As lesións vasculares inflamatorias aumentan o risco de enfermidade coronaria e accidente vascular cerebral.
Tamén é posible desenvolver diabetes e enfermidade de Crohn. Nalgúns casos, as complicacións da psoríase poden levar á discapacidade.
Prevención da psoríase
As medidas para previr a psoríase están dirixidas principalmente a fortalecer o sistema inmunitario. O coidado da pel debe incluír hidratación e nutrición. Con predisposición ás alerxias, é necesario controlar a dieta, evitar os alimentos graxos e picantes, o consumo excesivo de hidratos de carbono, patacas. Un compoñente obrigatorio da prevención da psoríase debe ser a terapia vitamínica.
Ademais, o funcionamento do sistema inmunitario depende en gran medida do estado do sistema nervioso. As persoas que son excesivamente responsables, teñen horarios de traballo ocupados e experimentan constantemente efectos psicoemocionais negativos son máis propensas a enfermidades autoinmunes, incluída a psoríase. Polo tanto, ademais das medidas de cura física (abandonar malos hábitos, actividade física), a prevención da psoríase tamén debe garantir a consecución do benestar psicoemocional.
IMPORTANTE!
A información desta sección non debe utilizarse para o autodiagnóstico ou o autotratamento. Con dor ou outra exacerbación da enfermidade, só o médico tratante debe prescribir probas de diagnóstico. Para o diagnóstico e tratamento adecuado, debes consultar co teu médico.
























